Lieferengpässe: Es knappt an allen Ecken
Die Pandemie hat uns viele Lieferengpässe bei Arzneimitteln beschert. Doch mit dem Ende der Pandemie löst sich das Problem nicht von selbst. Die Politik tut sich schwer mit Antworten.
Philipp Grätzel von Grätz
Große Universitätskliniken in Deutschland sind im Schnitt mindestens hundertfünfzig Mal im Jahr von Lieferengpässen betroffen. Das schätzt Prof. Dr. Frank Dörje, bis vor Kurzem Chefapotheker am Universitätsklinikum Erlangen. Diese Schätzung stammt von 2021. Aber Dörje wies schon damals darauf hin, dass die Pandemie das Problem nur akzentuiert habe. Und tatsächlich: Mit dem Abklingen der Pandemie erreichten die Lieferengpässe sogar eine neue Dimension. Waren es in der Pandemie vor allem stationäre Antibiotika und intensivmedizinische Medikamente wie Propofol und Midazolam, die knapp waren, betraf es im Winter 2022/2023 Ibuprofen-Saft und andere Medikamente für ambulante Infektionen, während sich in den Kliniken die Antibiotikaengpässe akzentuierten. Ein Dauerbrenner in Sachen Arzneimittelknappheit ist außerdem das Brustkrebsmedikament Tamoxifen.
Warum gibt es überhaupt Lieferengpässe?
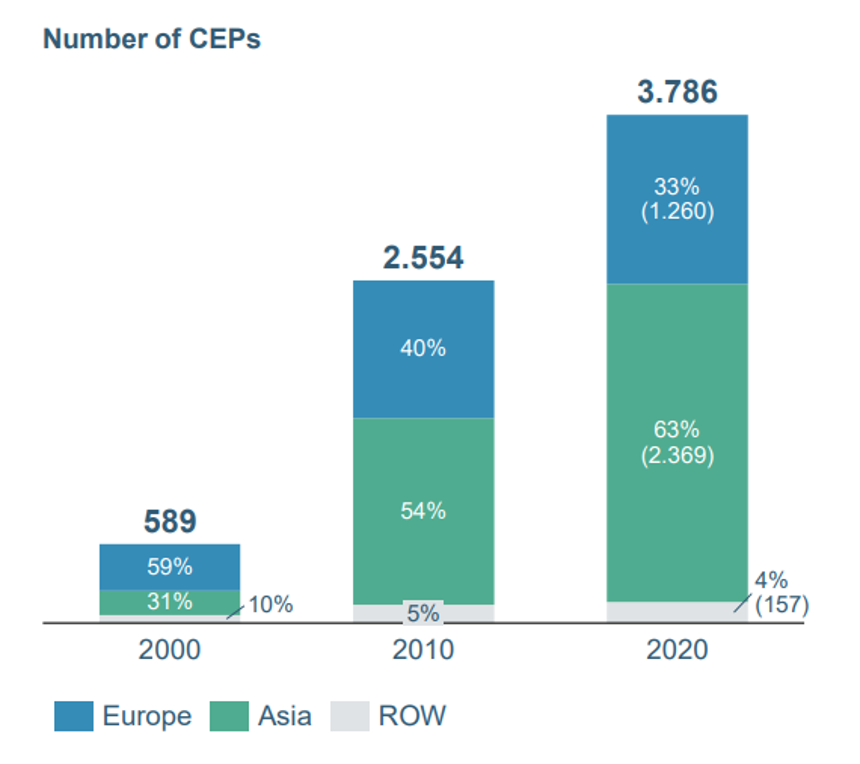
Lieferengpässe bei Arzneimitteln habe viele Gründe, darauf weisen Apotheker und Hersteller immer wieder hin. Ein Kernproblem sind die starken Konzentrationseffekte im Markt für Generika, die dazu geführt haben, dass es eine erhebliche Abhängigkeit von Asien und hier insbesondere von China und Indien gibt. Nach Angaben des Herstellerverbands Pro Generika kommen etwa zwei Drittel der in Deutschland benötigten Arzneimittelwirkstoffe aus China und Indien. Dies ist eine Entwicklung der letzten zwei Jahrzehnte, was insofern tragisch ist, als es an Stimmen, die davor gewarnt haben, die „Apotheke der Welt“ von Europa nach Asien zu verlegen, nie gemangelt hat.
Ein Problem ist vor allem die Zentralisierung bei der Wirkstoffherstellung: „In einigen Fällen gibt es nur sehr wenige Wirkstoffhersteller, und wenn dann Einer Probleme hat, wird es eng“, so Dörje. Der Klassiker sei Piperacillin/Tazobactam ein wichtige Krankenhausantibiotikum: „Da gibt es zwei Hersteller, einer in China mit 70% Marktanteil und einer in Norditalien mit 30% Marktanteil. Als in China die Kläranlage einer Fabrikanlage explodiert ist, waren schlagartig 70% nicht mehr vorhanden.“
Problemzone China
Einer von mehreren Auslösern von Engpässen während der Pandemie war Dörje zufolge zeitweilig die Entscheidung Indiens, bestimmte Medikamente, nur noch eingeschränkt zu exportieren. Dieses Problem war relativ kurzlebig. Mehr Sorgen machen sich Experten über China. Bei einer Podiumsdiskussion zur Abhängigkeit von China im Arzneimittelbereich in Berlin betonte Dr. Tim Rühlig von der Deutschen Gesellschaft für Auswärtige Politik, dass Handeln angesichts der geopolitischen Großwetterlage dringend geboten sei: „Wir müssen nicht zurück in die Steinzeit. Es geht darum, sehr gezielt kritische Abhängigkeiten zu reduzieren.“
Dass sich so viele Hersteller bereitwillig in die Abhängigkeit von China begeben haben, begründete Peter Stenico, Vorstandsvorsitzender von Pro Generika, mit massiven Bemühungen des chinesischen Staats, die Arzneimittelproduktion auszubauen. Anders formuliert: Wer in China produziert oder produzieren lässt, spart viel Geld, was wiederum in Märkten wie Europa hilft, als Hersteller zum Zug zu kommen: „Solange in Europa nur der Preis zählt, wird jede Firma immer nur schauen: Wie kann ich meine Kosten optimieren?“, so Stenico.
Wie konnte es so weit kommen?
Geht es auch anders? Es geht, aber es ist nicht einfach, und es geht nicht bei allen Medikamenten gleich gut. Ein Beispiel ist das Unternehmen ORION Pharma, das nicht nur Fertigarzneimittel produziert, sondern auch zahlreiche aktive pharmazeutische Inhaltsstoffe, und zwar in Finnland. Das Unternehmen ist damit unabhängiger als andere Hersteller von globalen Lieferketten und kann auch mal aushelfen, wie zuletzt mit Tamoxifen, wenn es in Deutschland zu Lieferengpässen kommt.
Ein anderes Unternehmen, das sogar ausschließlich in Europa produziert, ist EuroAPI. Dessen Vorstand Dr. Kai Rossen betonte bei der Podiumsdiskussion, dass Produktion in Europa immer dann gut funktioniere, wenn es um etwas komplexere Produkte gehe. Rossen hat eine Erklärung dafür, wie es passieren konnte, dass Europa in die starke Abhängigkeit von Asien und insbesondere China rutschte: „Meiner Meinung nach gab es in Europa eine Art „benign neglect“. Die Erkenntnis, dass das nicht weise ist, führt vielleicht in Zukunft dazu, dass wieder mehr in Europa produziert wird.“ Das werde aber nur dann passieren, wenn dafür auch die Rahmenbedingungen geschaffen werden. Es gehe nicht einfach nur um Fabriken, sondern auch um Wissen, um Regulatorik, um Verständnis für Qualität: „Wir können als Industrie mehr machen, es muss aber auch gewollt werden“, so Rossen.
Mehr Anreize für Produktion in Europa und für Lieferdiversität
Die Politik hat das Problem im Prinzip erkannt und will gegensteuern. Dass es nötig ist, den Preisdruck im Generikamarkt zu reduzieren, das Herstellerspektrum zu verbreitern und die Produktion in Europa zu incentivieren, zum Beispiel durch entsprechende Gestaltung von Rabattverträgen, dass ist in der Theorie mittlerweile weitgehend Konsens. Die Frage ist, wie groß die Bereitschaft ist, das dann auch wirklich politisch umzusetzen. Denn wenn mehr in Europa produziert wird, werden die Preise steigen.
In Deutschland hat Bundesgesundheitsminister Karl Lauterbach Ende 2022 die Eckpunkte eines „Generikagesetzes“ vorgelegt, die zu diesem Zeitpunkt sehr positiv bewertet wurden. Daraus wurde dann der Entwurf für das „Gesetz zur Bekämpfung von Lieferengpässen bei patentfreien Arzneimitteln und zur Verbesserung der Versorgung mit Kinderarzneimitteln“ (ALBVVG). Dieser Entwurf erhielt punktuell Lob, vor allem aber viel Kritik – so viel, dass die geplante Verabschiedung im Bundeskabinett am 29. März 2023 kurzfristig verschoben wurde.